Определение
Онлайн- конвертер единиц
Альтернативные единицы: мг/дл = мг/100 мл. Коэффициент пересчета: мг/дл х 0,323 => ммоль/л.
Эпидемиология
Данные опубликованные DOPPS Practice Monitor, показывают, что у большинства пациентов на диализе в разных странах уровень фосфора в сыворотке превышает целевые значения 3.
В проекте DOPPS учреждения и пациенты, находящиеся на диализе, из 11 стран отобрались случайным образом, после чего был сформирован отчет, включающий среди прочего данные об уровне сывороточного фосфора. Как показано на графике, его средние значения в сыворотке крови у пациентов в большинстве стран относятся к категории гиперфосфатемии 4.
Распространенность в РФ
Распространенность гиперфосфатемии у пациентов, находящихся на диализе, оценивалась по данным анализа данных регистра Российского диализного общества (стоит отметить, что лишь для 35% центров были доступны данные об уровне фосфора сыворотки крови).
Результаты более подробного анализа данных, проведенного в основном в диализных центрах Северо-западного Федерального округа, показали, что в этих центрах средний уровень фосфатемии составил 1,77±0,69 ммоль/л, а доля пациентов в целевом диапазоне фосфатемии по KDOQI (1,13-1,78 ммоль/л) составила 45%.
Симптомы
Симптомы гиперфосфатемии в основном связаны с симптомами сопутствующей гипокальциемии 5 и отложением нерастворимых фосфатно-кальциевых комплексов.
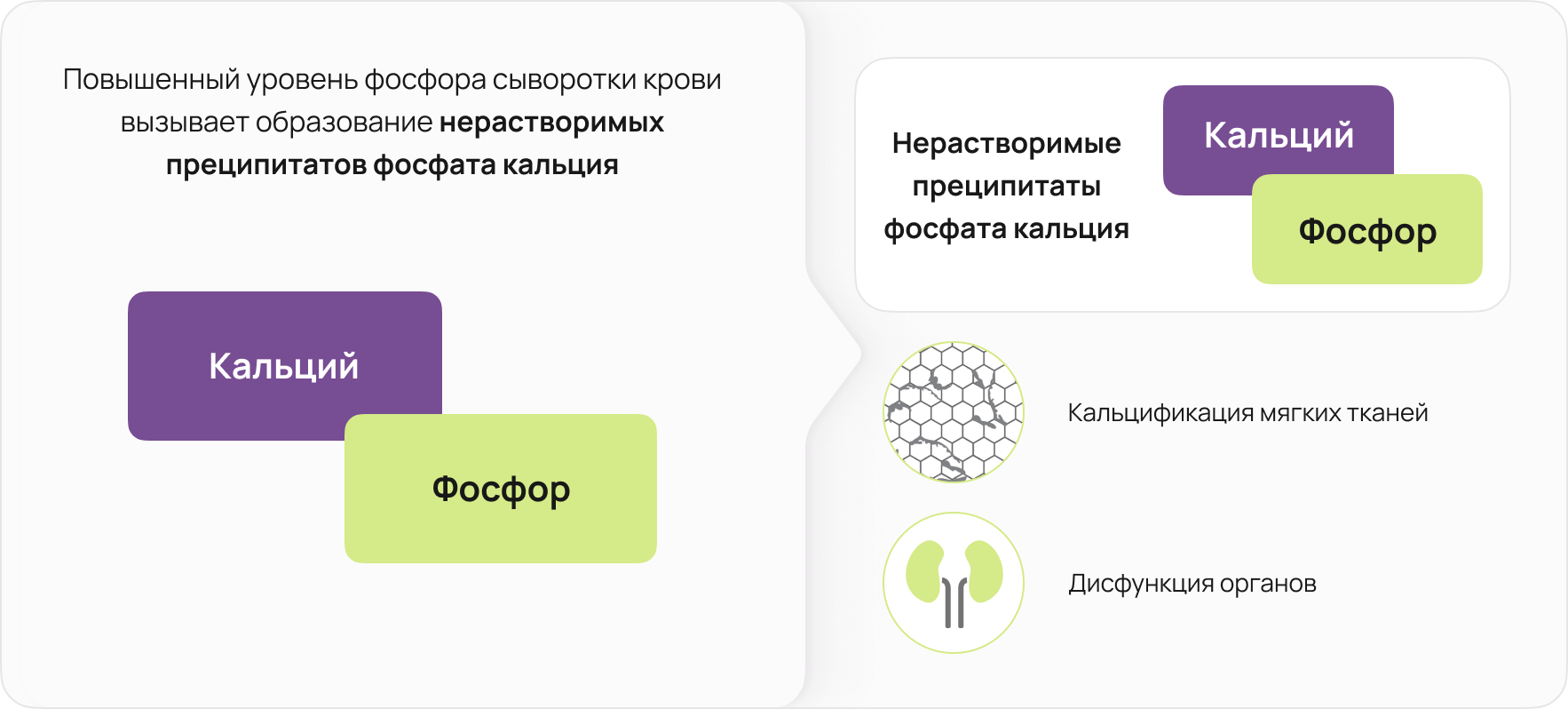


Преципитаты фосфата кальция
Повышение уровня фосфора в сыворотке приводит к «вымыванию» кальция из костной ткани, что вызывает образование нерастворимых преципитатов фосфата кальция (гидроксиапатитов), которые откладываются в виде плотных образований в сосудах, в мышцах, в коже, вызывая мучительный кожный зуд. Внекостные отложения кальция приводят к повышению риска инсультов и инфарктов, развитию дисфункции внутренних органов, включая нарушение функции паращитовидных желез и формирование вторичного гиперпаратиреоза, а также прогрессированию ХБП 6.
Гипокальциемия
Связывание кальция вызывает развитие клинической гипокальциемии 7. В норме кальций ингибирует натриевые каналы и деполяризацию нервных клеток, поэтому острая гипокальциемия снижает порог деполяризации, что приводит к повышению возбудимости нервных клеток 8. У пациентов могут возникать тетания, мышечные судороги, парестезии 9.
Тетания
Мышечные судороги
Парастезии
Судорожный синдром
Метаболические нарушения
Патогенез
Гомеостаз фосфора обычно поддерживается посредством нескольких механизмов. Почечная экскреция фосфата должна соответствовать его абсорбции в желудочно-кишечном тракте, а высвобождение из клеток уравновешивается поглощением в других тканях 10.
Гиперфосфатемия возникает, когда фосфатная нагрузка превышает почечную экскрецию и поглощение тканями. Гиперфосфатемия — это дисбаланс, который может возникнуть в результате любого из трех патогенетических механизмов 11:
- снижение экскреции фосфата;
- избыточное потребление фосфатов;
- перемещение фосфора из внутриклеточного во внеклеточное пространство.
Снижение почечной экскреции фосфата
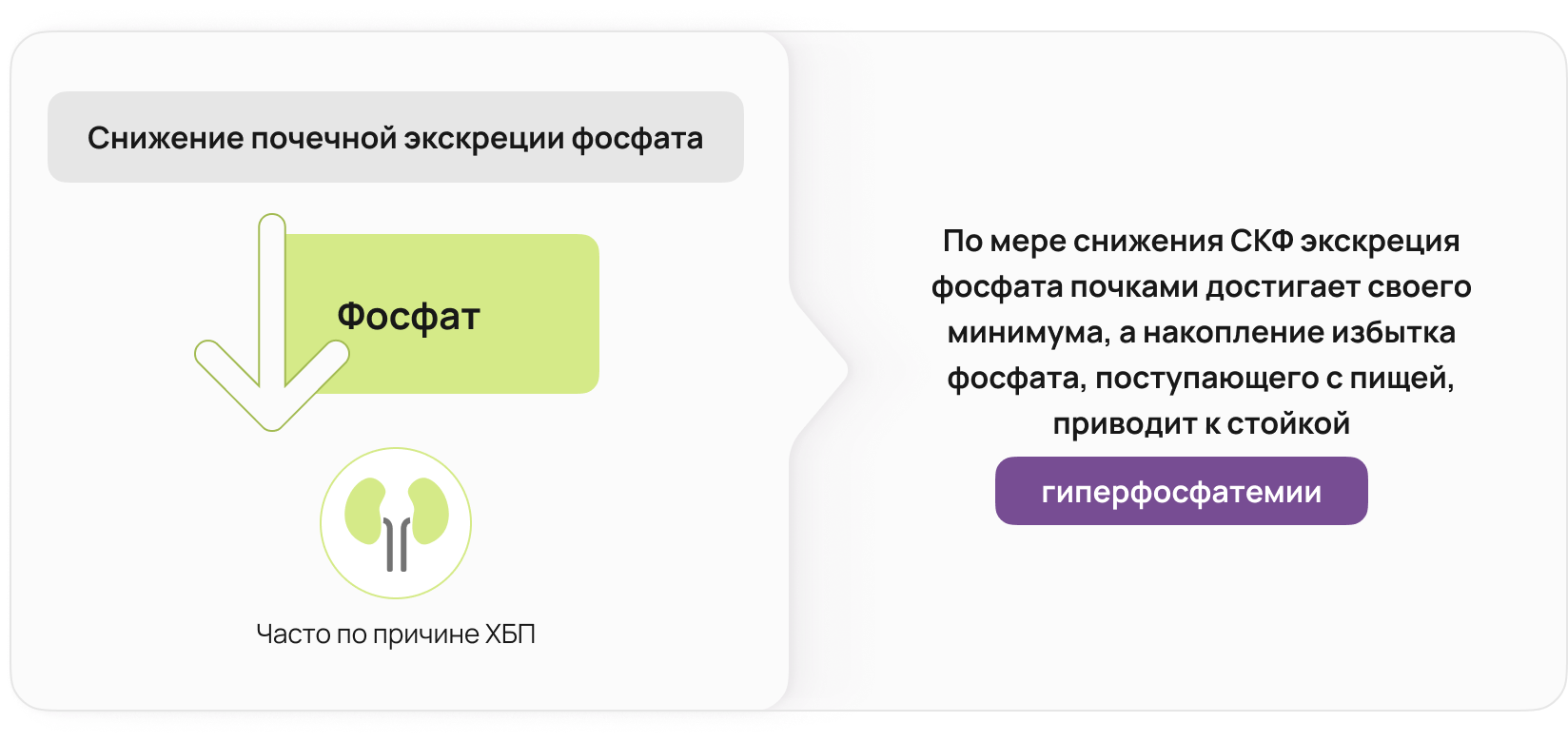


У пациентов с ХБП компенсаторные механизмы направлены на нормализацию концентрации фосфора и кальция в сыворотке крови, но по мере того, как скорость клубочковой фильтрации продолжает снижаться, экскреция фосфата почками достигает своего минимума, а избыток фосфора, поступающего с пищей накапливается, что приводит к стойкой гиперфосфатемии 13.
Избыточное потребление фосфора
Высокий уровень потребления фосфора может возникать из-за чрезмерного использования фосфат-содержащих слабительных или клизм; а также из-за внутривенного введения фосфатов 14.
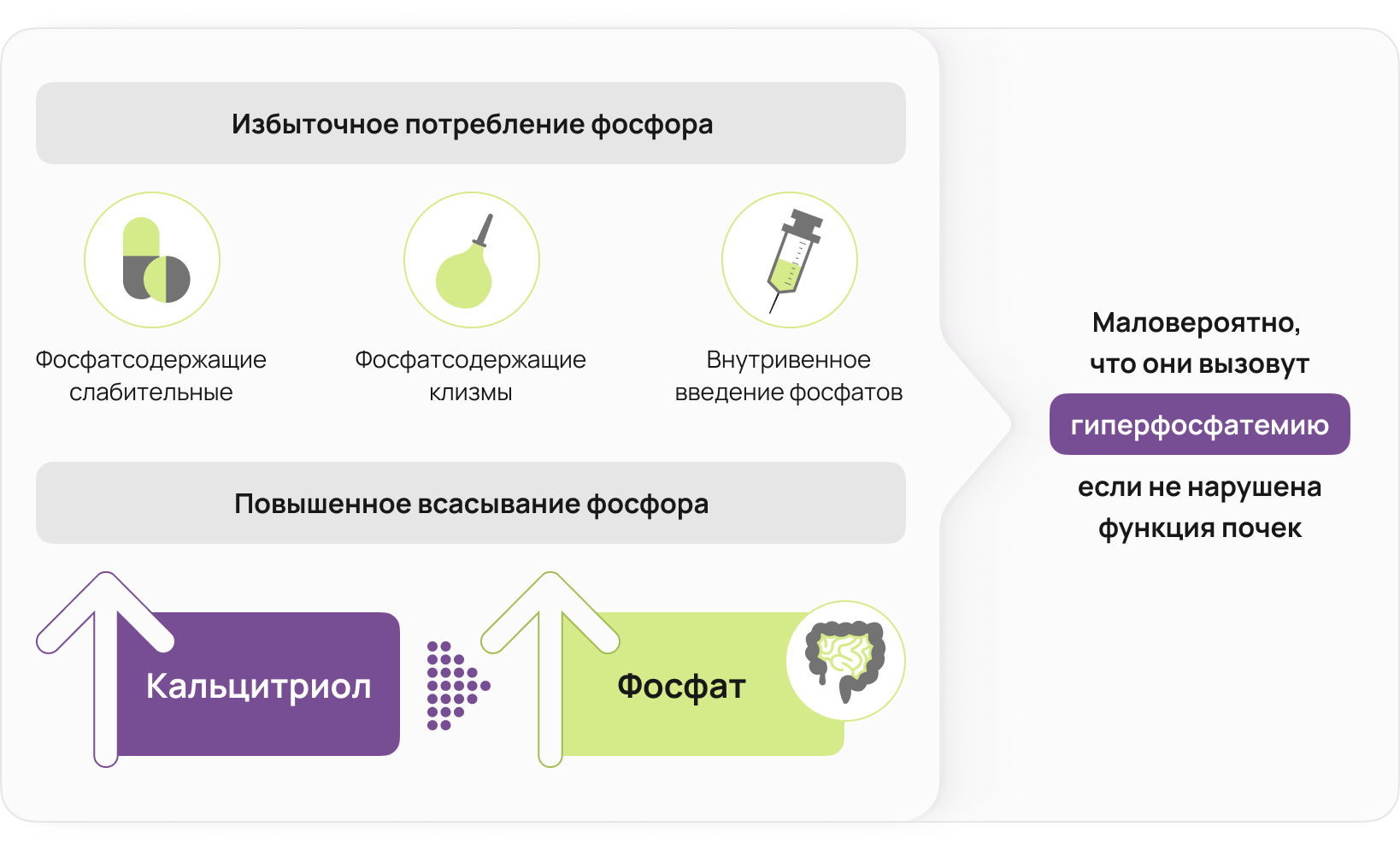
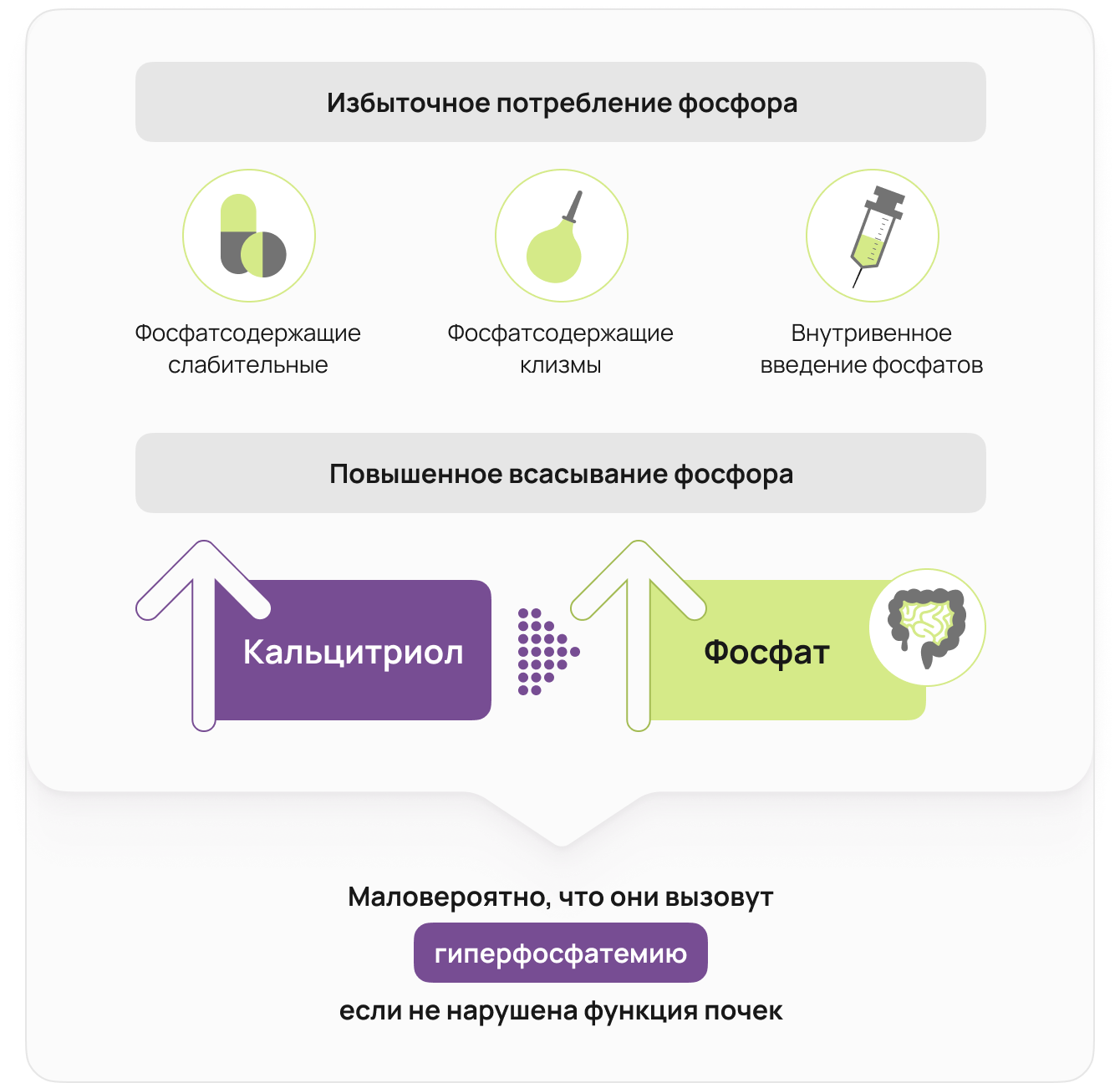
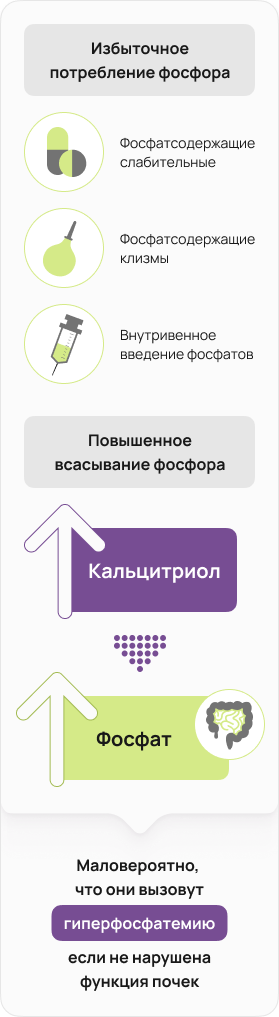
Кроме того, гипервитаминоз Д увеличивает кишечную абсорбцию поступающего с пищей фосфора 15, поскольку активная форма витамина Д (кальцитриол) является одним из основных физиологических регуляторов метаболизма фосфора 16. Тем не менее, любое экзогенное поступление фосфора вряд ли приведет к развитию гиперфосфатемии при нормальной функции почек 17.
Перемещение фосфора во внеклеточное пространство
Фосфор является преимущественно внутриклеточным анионом 18.
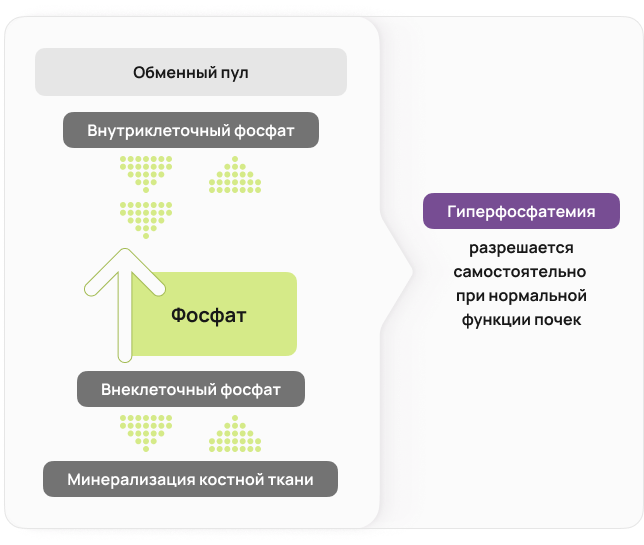
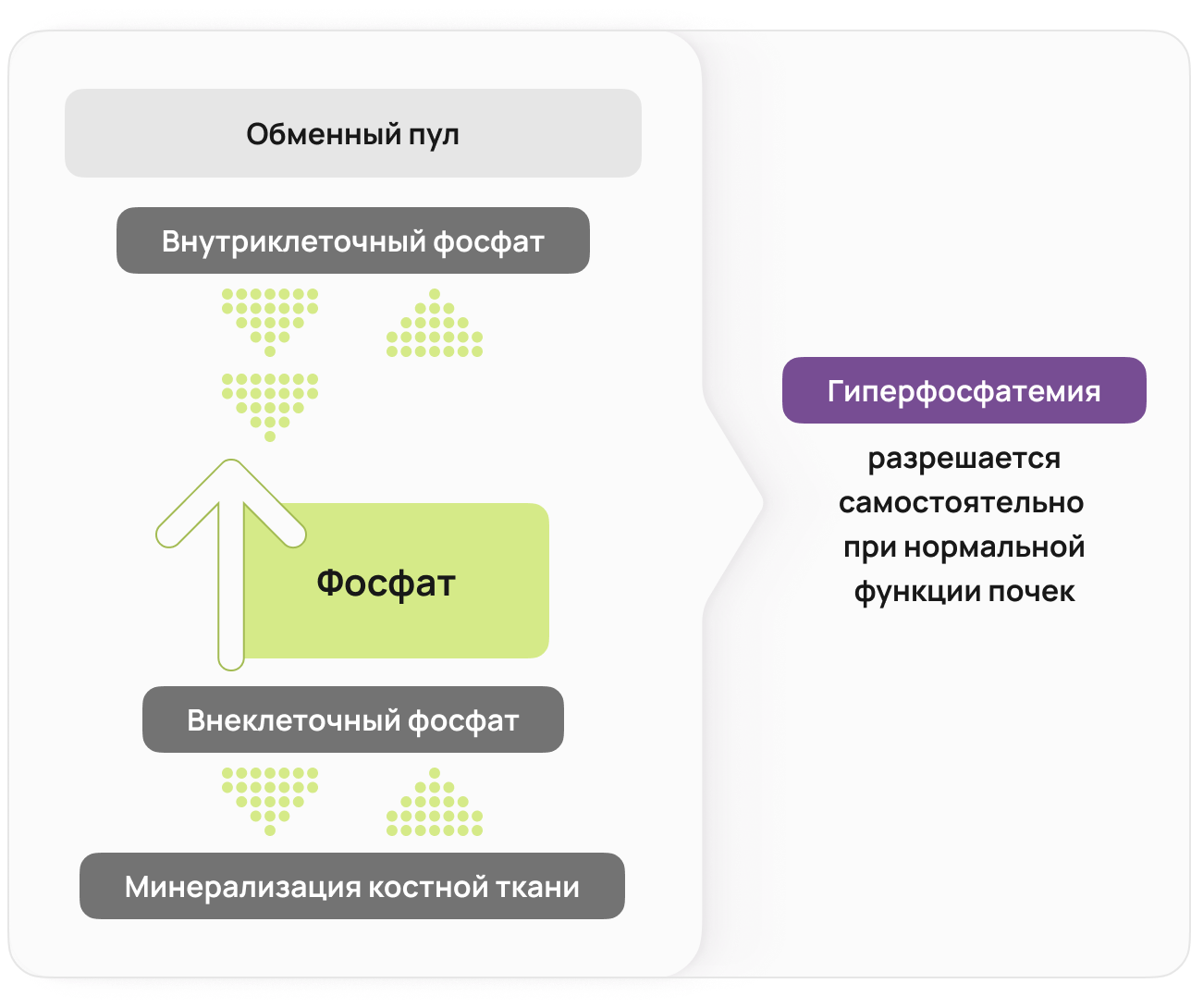
Однако при некоторых состояниях может возникать массивное разрушение тканей, приводящее к высвобождению внутриклеточного фосфата во внеклеточную жидкость или трансцеллюлярному перемещению фосфата из клеток 19. Тем не менее, при нормальной функции почек такая гиперфосфатемия разрешается самостоятельно 20.
Последствия гиперфосфатемии у пациентов с ХБП
Гиперфосфатемия имеет место у большинства пациентов с ХБП, находящихся на диализе 21, и связана с прогрессированием минеральных и костных нарушений при ХБП (ХБП-МКН), сердечно-сосудистых заболеваний, низким нутритивным статусом и повышенным уровнем смертности 22.
ХБП-МКН
Сердечно-сосудистые заболевания
Низкий нутритивный статус
Смертность
Гиперфосфатемия и ХБП-МКН
Гиперфосфатемия и сердечно-сосудистые заболевания
Гиперфосфатемия является независимым фактором высокого риска развития сердечно-сосудистых событий у пациентов с ХБП 24, поскольку она непосредственно стимулирует кальциноз сосудов 25.
Гиперфосфатемия и нутритивный статус
Существует явная линейная связь между потреблением белков с пищей и потреблением фосфора у пациентов с ХБП 27.
Гиперфосфатемия и смертность
В исследовании COSMOS было показано, что как высокий, так и низкий уровень фосфора сыворотки связаны с более высоким риском смерти 28.
- Goyal R and Jialal I. Hyperphosphatemia. In: StatPearls. 2019 Available at: https://www.ncbi.nlm.nih.gov/books/NBK551586/ (Assessed July 2020).
- Merck Manuals Professional Edition. Merck Sharp & Dohme Corp. 2019 Available at: https://www.msdmanuals.com/professional/endocrine-and-metabolic-disorders/electrolyte-disorders/hyperphosphatemia?query=hyperphosphatemia (accessed May 2020).
- https://www.dopps.org/DPM/default.aspx (accessed June 2020).
- https://www.dopps.org/DPM/default.aspx (accessed June 2020).
- Merck Manuals Professional Edition. Merck Sharp & Dohme Corp. 2019 Available at: https://www.merckmanuals.com/en-ca/professional/endocrine-and-metabolic-disorders/electrolyte-disorders/overview-of-disorders-of-phosphate-concentration (accessed May 2020. Bringhurst RF. Chapter 28. Hormones and Disorders of Mineral Metabolism. Medicine. 2011.
- Bringhurst RF. Chapter 28. Hormones and Disorders of Mineral Metabolism. Medicine.2011. Merck Manuals Professional Edition. Merck Sharp & Dohme Corp. 2019 Available at: https://www.msdmanuals.com/professional/endocrine-and-metabolic-disorders/electrolyte-disorders/hyperphosphatemia?query=hyperphosphatemia (accessed May 2020).
- Bringhurst RF. Chapter 28. Hormones and Disorders of Mineral Metabolism. Medicine.2011. Gilbert SJ and Wright S. Chapter 8. Tumor lysis syndrome. In: Onconephrology. 2015.
- Gilbert SJ and Wright S. Chapter 8. Tumor lysis syndrome. In: Onconephrology. 2015.
- Bringhurst RF. Chapter 28. Hormones and Disorders of Mineral Metabolism. Medicine.2011. Gilbert SJ and Wright S. Chapter 8. Tumor lysis syndrome. In: Onconephrology. 2015.
- Lederer E et al. In: Medscape. 2018 Available at: https://emedicine.medscape.com/article/241185-overview (Assessed July 2020).
- Lederer E et al. In: Medscape. 2018 Available at: https://emedicine.medscape.com/article/241185-overview (Assessed July 2020).
- Faridi AB and Weisberg LS. Chapter 58. Acid-Base, Electrolyte, and Metabolic Abnormalities. In: Critical Care Medicine. 2007. Goyal R and Jialal I. Hyperphosphatemia. In: StatPearls. 2019 Available at: https://www.ncbi.nlm.nih.gov/books/NBK551586/ (Assessed July 2020). Bringhurst RF. Chapter 28. Hormones and Disorders of Mineral Metabolism. Medicine.2011. Shaman AM and Kowalski SR. Saudi Pharm J. 2016;24:494–505.
- Shaman AM and Kowalski SR. Saudi Pharm J. 2016;24:494–505.
- Faridi AB and Weisberg LS. Chapter 58. Acid-Base, Electrolyte, and Metabolic Abnormalities. In: Critical Care Medicine. 2007. Goyal R and Jialal I. Hyperphosphatemia. In: StatPearls. 2019 Available at: https://www.ncbi.nlm.nih.gov/books/NBK551586/ (Assessed July 2020).
- Faridi AB and Weisberg LS. Chapter 58. Acid-Base, Electrolyte, and Metabolic Abnormalities. In: Critical Care Medicine. 2007. Goyal R and Jialal I. Hyperphosphatemia. In: StatPearls. 2019 Available at: https://www.ncbi.nlm.nih.gov/books/NBK551586/ (Assessed July 2020).
- Goretti Penido M and Alon US. Pediatr Nephrol. 2012;27(11):2039-2048.
- Faridi AB and Weisberg LS. Chapter 58. Acid-Base, Electrolyte, and Metabolic Abnormalities. In: Critical Care Medicine. 2007. Goyal R and Jialal I. Hyperphosphatemia. In: StatPearls. 2019 Available at: https://www.ncbi.nlm.nih.gov/books/NBK551586/ (Assessed July 2020).
- Hruska KA et al. Kidney Int. 2008;74:148-15. Goretti Penido M and Alon US. Pediatr Nephrol. 2012;27(11):2039-2048.
- Hruska KA et al. Kidney Int. 2008;74:148-157 | Goretti Penido M and Alon US. Pediatr Nephrol. 2012;27(11):2039-2048.
- Moe SM and Daoud JR. Chapter 11. Disorders of mineral metabolism: Calcium, phosphorus, and magnesium. In: NKF Primer on Kidney Diseases. 2013.
- Goyal R and Jialal I. Hyperphosphatemia. In: StatPearls. 2019 Available at: https://www.ncbi.nlm.nih.gov/books/NBK551586/ (Assessed July 2020).
- Isakova T et al. J Am Soc Nephrol. 2009;20:388-396 | Cozzolino M et al. Kidney Int. 2005;68:429-436 | Block GA et al. J Am Soc Nephrol. 2004;15(8):2208-2218 | Fernandez-Martin J et al. Nephrol Dial Transplant. 2015;30:1542-1551 | Kalantar-Zadeh K et al. Clin J Am Soc Nephrol. 2010;5:519-530 | Martin KJ and González AE. Clin J Am Soc Nephrol. 2011;6:440-446 | Moon H et al. BMC Nephrology. 2019;20:362.
- Martin KJ and González AE. Clin J Am Soc Nephrol. 2011;6:440-446 | Shaman AM and Kowalski SR. Saudi Pharm J. 2016;24:494-505.
- Cozzolino M et al. Kidney Int. 2005;68:429-436.
- Hruska KA et al. Pediatr Nephrol. 2010;25:769-778.
- Sarnak MJ et al. Circulation. 2003;108:2154-2169.
- Kalantar-Zadeh K et al. Clin J Am Soc Nephrol. 2010;5:519-530.
- Fernández-Martín JL et al. Nephrol Dial Transplant. 2015;30(9):1542–1551 | Moon H et al. BMC Nephrology. 2019;20:362.
- Fernández-Martín JL et al. Nephrol Dial Transplant. 2015;30(9):1542–1551.
